Medicações de alto custo comprometem a sustentabilidade financeira de sistemas de saúde e o acesso da população à chance de cura
Se tem algo pelo qual todos nós pagaríamos caro, até mesmo gastaríamos todas as nossas economias, é pela nossa saúde ou pela saúde dos nossos entes queridos. Na internet, entre amigos e familiares, é comum ver campanhas de arrecadação de recursos para custear um tratamento. É unânime: saúde não deveria ter preço. Todavia, essa não é a realidade. Na verdade, em alguns casos, o dinheiro compra sim saúde e até a própria vida. Mas e quando a chance de viver custa milhares, ou mesmo, milhões de reais? Quem pode custear tal valor?
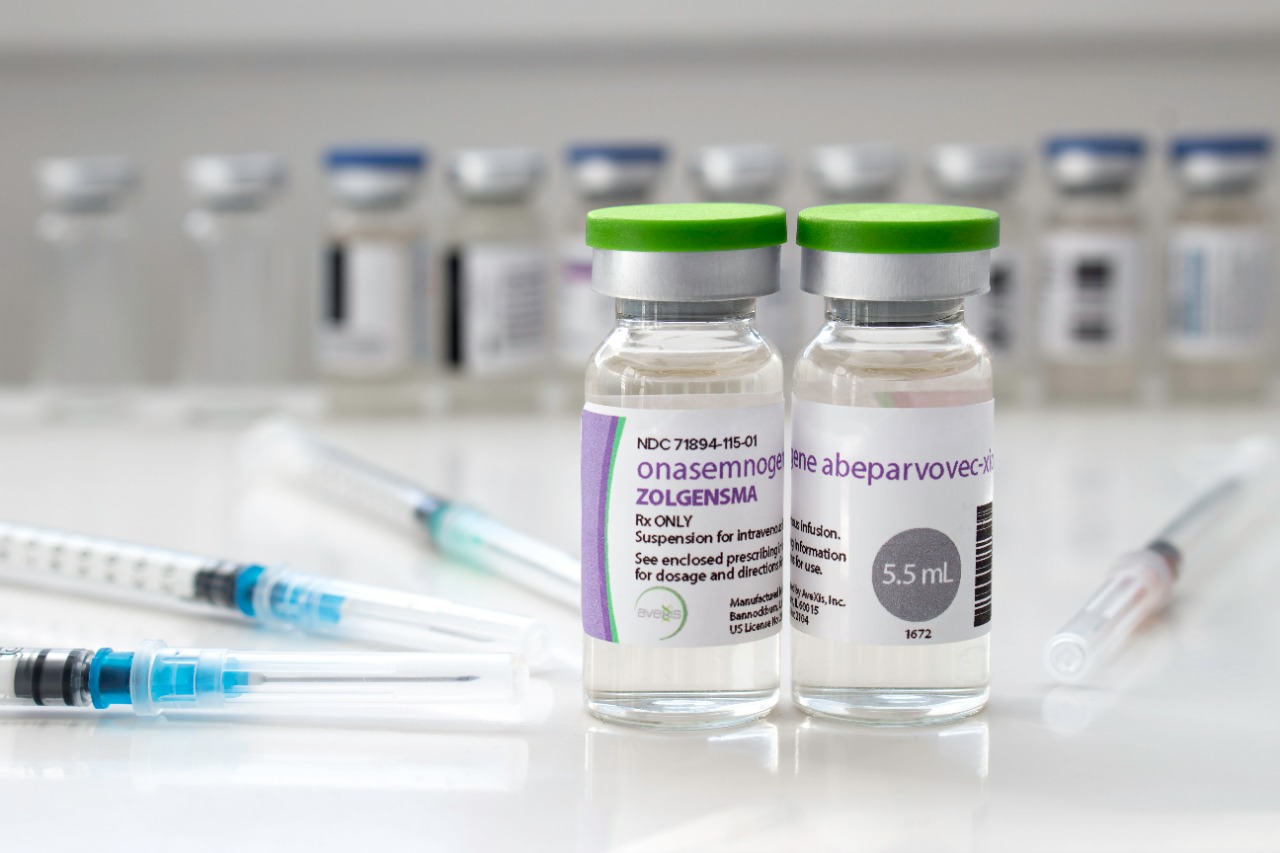
Esta é a encruzilhada a qual muitas famílias chegam quando recebem um diagnóstico como o de uma Atrofia Muscular Espinhal (AME). A doença, que se revela ainda nos primeiros meses de vida de uma criança, tem taxa de mortalidade de 90% até que ela complete seu primeiro ano. Isso porque é degenerativa e impede movimentos básicos do corpo como andar, falar e até respirar. Porém, medicações como o Zolgensma podem reverter o quadro em uma única dose de aplicação. O problema? Ele custa US$ 2,1 milhões, cerca de R$ 11,5 milhões pela cotação atual. Não há campanha na internet que consiga arrecadar tal fortuna. Então, a luta das famílias acometidas pelo problema é tentar garantir a medicação pelo SUS ou por meio de seus planos de saúde.
De um lado, familiares correndo contra o tempo para salvar a vida de um bebê. De outro, sistemas públicos e privados tendo que arcar com custos que comprometem sua sustentabilidade financeira.
Leia também: Rede assistencial: desafios devem ser alinhados em prol de uma solução eficaz
Essa é só uma das grandes sinucas que os medicamentos de alto custo colocam as partes envolvidas, como explica a Administradora Hospitalar gestora de Intercâmbio, Rede Prestadora e Valor em Saúde da Unimed Paraná, Daniela Weber: “A população brasileira tem uma dificuldade gigantesca de arcar com esse custo. As opções dos clientes são as medicações fornecidas pelo governo, as que são de cobertura obrigatória por parte dos planos de saúde e as que não estão no rol, mas que o judiciário por vezes entende que as operadoras devem arcar. Isso traz um desequilíbrio para o sistema, porque os valores dos planos são calculados a partir de uma série de quesitos para que o cidadão brasileiro possa tê-lo”. Ou seja, uma hora ou outra, a conta chega também para os beneficiários no caso do sistema privado e por meio de impostos (ou falta de recursos) no público.

gestora de Intercâmbio, Rede Prestadora e Valor em Saúde da Unimed Paraná: o sistema de saúde
pode chegar a um limite se não for repensado
Medicações como o Zolgensma são relativamente raras de serem solicitadas. No entanto, drogas mais comuns também podem ter um preço elevado e, nos últimos anos, em especial, tiveram um aumento considerável. Segundo Daniela, são elas alguns quimioterápicos, usados no tratamento de câncer; os imunobiológicos, utilizados no combate às doenças autoimunes; além de outros de uso mais frequente como neuro bloqueadores musculares e anestésicos. Para a especialista, em algum momento, o sistema de saúde não vai conseguir sustentar tais valores e, em breve, vai implodir.
“Ninguém vai conseguir continuar pagando valores tão altos quanto esses. Sejam as operadoras de planos de saúde, seja o consumidor final, uma vez que no momento do aniversário do contrato, se usa a sinistralidade (indicador de resultados da utilização dos planos – uma fórmula matemática aponta valores de sustentação para cada procedimento) para efetuar o reajuste. E o aumento desenfreado dos custos de medicamentos é um dos fatores que pode levar ao desequilíbrio”, reflete. Para Daniela, rever o alto custo das medicações passa pelo governo, por meio de incentivos e regras de precificação, mas também pelas próprias indústrias farmacêuticas na forma como comercializam seus produtos. Se não, a população, como sempre, é quem vai pagar essa conta. A situação está perdendo o controle e, em algum momento, as pessoas já não vão mais conseguir pagar um plano de saúde e aí, ela se pergunta “a saúde pública tem condições de arcar com todas essas vidas que estão no sistema privado?”. Nós sabemos a resposta e, infelizmente, ela não é nada positiva.
O administrador hospitalar Eduardo Blanski, vai na mesma direção e destaca que o problema é ainda mais profundo. Para ele é preciso rever o sistema de saúde como um todo, reconhecendo as mudanças que as tecnologias e a pandemia trouxeram, focando as soluções no bem maior: a vida humana. “É preciso se dedicar à busca de construir modelos de saúde sustentáveis e que atendam tanto às necessidades individuais quanto ao equilíbrio dos negócios envolvidos. Além de aproximar e sinergizar os sistemas público e privado, potencializando o acesso, o financiamento e a sustentabilidade de ambos. As cartas estão todas na mesa, podemos escolher”, finaliza.

as tecnologias e pandemia trouxeram
Leia também: A sustentabilidade e o protagonismo para os hospitais digitais